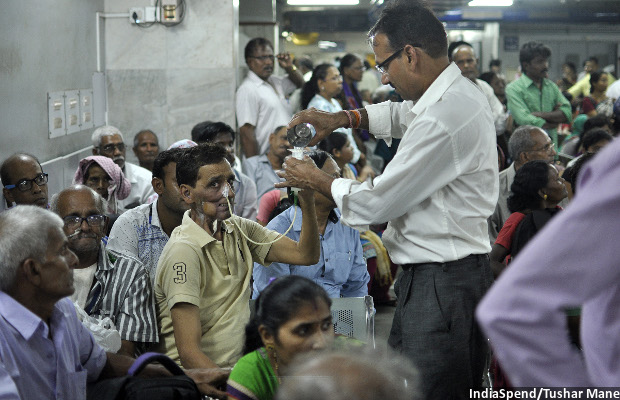27 क्षेत्रीय केन्द्र , 300 अस्पताल, फिर भी मुंबई के अस्पताल तक कैंसर मरीजों की यात्रा जारी
हर साल 10 लाख नए कैंसर रोगियों की पहचान होती है। उनमें से 680,000 की हो जाती है मौत। साल 2035 तक भारत पर 70 फीसदी कैंसर का बोझ बढ़ने की आशंका।
मुंबई: मेडिकल रिपोर्ट से भरे, पतली प्लास्टिक की थैलियां लिए, करीब 30 कैंसर रोगी, मुंबई के परेल में 76 साल पुरानी टाटा मेमोरियल हॉस्पिटल में होमी भाभा विंग की दूसरी मंजिल पर डॉ पंकज चतुर्वेदी के कार्यालय के सामने कतार में लगे हैं। कुछ लोग इतने कमजोर हैं कि ज्यादा देर खड़े नहीं रह सकते हैं। इसलिए, वे बीच-बीच में जमीन पर बैठ जाते हैं। रिसेप्शनिस्ट कतार को सुव्यवस्थित तरीके से रखने की कोशिश में हैं, जबकि भीड़ और बढ़ती जा रही है।
टाटा मेमोरियल अस्पताल, मुंबई में अपने कैबिन में एक मरीज की जांच के दौरान सिर और गर्दन के कैंसर विशेषज्ञ डॉ. पंकज चतुर्वेदी।
डॉ.चतुर्वेदी भारत के सबसे आम प्रकार के सिर और गर्दन के कैंसर विशेषज्ञ हैं।टाटा मेमोरियल में कैंसर के लिए किए गए सभी पंजीकरण में से एक-चौथाई मामले सिर और गर्दन के कैंसर के ही हैं। यह अस्पताल केंद्र सरकार के परमाणु ऊर्जा विभाग द्वारा चलाया जाता है।
जिस विंग में वह काम करते हैं, वह ‘निजी’ रोगियों को समायोजित करने के लिए बनाया गया था, जो कि चिकित्सा देखभाल की वास्तविक लागत का भुगतान करते हैं, लेकिन वह हर किसी की जांच करते हैं। 60 फीसदी रोगी ‘सामान्य श्रेणी’ के भीतर आते हैं, जो गरीबी रेखा के आधार पर उन्हें मुफ्त या अत्यधिक सब्सिडी वाले इलाज की अनुमति देता है।
भारत के कैंसर-देखभाल सुविधाओं का प्रमुख शहरों तक सीमित होने के साथ गरीब मरीजों को उचित निदान या चिकित्सा देखभाल के लिए मुंबई के टाटा मेमोरियल तक के लिए लंबे समय की तकलीफदेह यात्राएं करनी पड़ती हैं, जैसा की इस श्रृंखला के पहले और दूसरे भाग में हमने बताया है। तीन रिपोर्ट की श्रृंखला में आज इस अंतिम भाग में हम पता लगाने की कोशिश करेंगे कि टाटा मेमोरियल अस्पताल कैंसर रोगियों की भीड़ से कैसे मुकाबला कर रहा है । साथ ही देश के सबसे गरीब मरीजों के लिए भारत सरकार की कैंसर-देखभाल योजनाओं पर भी हम बात करेंगें।
सामान्य आउट-मरीज डिपार्टमेंट (ओपीडी) में डॉक्टर को दिखाने में आठ घंटे का समय लगता हैं । लेकिन मरीजों के अनुसार डॉ. चतुर्वेदी के कार्यालय में इंतजार कम समय होता है, फिर भी तीन से चार घंटे तक का समय तो लगता ही है।
मरीजों की जांच करने के दौरान डॉ.चतुर्वेदी ने इंडियास्पेंड को बताया, “हम कम जटिल मामलों की जांच और इलाज नहीं करते हैं। हम उन्हें वापस भेज देते हैं। मैं अपने 30 फीसदी रोगियों को अपने मूल स्थान पर वापस भेज सकता हूं। वहां सुविधाएं हैं, जो इन मामलों का इलाज कर सकती हैं, लेकिन यह उपचार टाटा मेमोरियल के समर्थन के बाद प्रदान किया जा रहा है।”
भारत में प्रति 1500 मरीजों पर एक ऑन्कोलॉजिस्ट का अनुपात है। अमेरिका में यह आंकड़ा प्रति 100 मरीजों पर एक का है। भारत में कैंसर के विशेषज्ञ लगभग आठ महानगरीय शहरों में केंद्रित हैं, इसीलिए कैंसर के रोगियों को उपचार के लिए बड़े पैमाने पर यात्राएं करनी पड़ती हैं।
परामर्श फर्म ‘अर्न्स्ट एंड यंग’ द्वारा वर्ष 2015 के अध्ययन के अनुसार, भारत में प्रति 1500 मरीजों पर एक ऑन्कोलॉजिस्ट का अनुपात है अमेरिका में यह आंकड़ा प्रति 100 मरीजों पर एक का है। ब्रिटेन में प्रति 400 पर एक का है। और वे आठ महानगरीय शहरों में केंद्रित हैं। देर से निदान और उपचार के कारण पश्चिम की तुलना में मृत्यु दर अधिक है और अगले 18 वर्षों में कैंसर के प्रसार में 70 फीसदी की वृद्धि होने की अशंका है, क्योंकि बढ़ती आयु के साथ भारतीय अधिक मोटापे, धुएं, अधिक शराब, प्रदूषित हवा में सांस लेने की वजह से और प्रदूषित पानी पीने से इस बीमारी से ग्रसित होते हैं।
हालांकि सरकार ने शुरुआती निदान के लिए तृतीयक उपचार से 50 वर्षीय राष्ट्रीय कैंसर कार्यक्रम की प्राथमिकताओं को बदल दिया है, लेकिन कुछ विशेषज्ञ परिवर्तन के कार्यान्वयन और वित्तपोषण पर सवाल उठाते हैं। कैंसर, अब भारत में सभी मौतों में से 60 फीसदी के लिए जिम्मेदार है, लेकिन 2017-18 में राष्ट्रीय स्वास्थ्य बजट में इसे 3 फीसदी से भी कम प्राप्त हुआ है। नतीजा यह है कि कैंसर की जागरूकता और रोकथाम कम है।
डॉ. चतुर्वेदी के अनुसार भारत में सिर और गर्दन के कैंसर का विशेष कारण सिगरेट, बीड़ी, और चबाने वाले तम्बाकू का सेवन है। ‘ग्लोबल वयस्क तम्बाकू सर्वेक्षण’ (जीएटीएस) 2016-17 के अनुसार, भारत में 810,000 तम्बाकू उपभोक्ता थे, और 15 वर्ष से अधिक उम्र के 28.6 फीसदी वयस्क तंबाकू किसी भी रूप में इस्तेमाल करते थे। सिर और गर्दन के कैंसर रोगियों के लिए जीवन बुरी तरह प्रभावित होता है, क्योंकि कैंसर बोलने और खाने की क्षमता को प्रभावित करता है।
टाटा मेमोरियल अस्पताल में सिर और गर्दन के कैंसर विभाग का दृश्य। यहां ओपीडी में 300 मरीजों को देखा जाता है और हर दिन सात सर्जरी होते हैं।
हर दिन, सिर और गर्दन के कैंसर विभाग ओपीडी में 300 मरीजों को देखा जाता है और लगभग एक ‘असेंबली लाइन’ सेट-अप में सात सर्जरी होते हैं, जिनमें से प्रत्येक आम तौर पर तीन से चार घंटे तक का रहता है। अधिकांश मरीज रेडिएशन और केमोथेरेपी से ठीक नहीं हो पाते हैं और सर्जरी आमतौर पर आवश्यक हो जाता है। डॉ. चतुर्वेदी कहते हैं, " बहुत कम संस्थान सर्जरी की पेशकश करते हैं, जो मुंह, गर्दन और स्तन कैंसर के उपचार की पहली पंक्ति होनी चाहिए । ऐसे कैंसर गरीबों ज्यादा पाए जाते हैं। इसकी बजाय वे केवल रेडियोथेरेपी प्रदान करते हैं। इसलिए मरीज अंत में यहां आते हैं।"
बड़े अस्पताल में सर्जरी के लिए एक महीने तक इंतजार करना पड़ सकता है!
टाटा मेमोरियल भारत के सर्वश्रेष्ठ कैंसर अस्पतालों में से एक है। यहां देश का सबसे अच्छा उपकरण है और अच्छी तरह से वित्त पोषित है। इसके प्रशासकों के मुताबिक, प्रति वर्ष लगभग 65,000 नए रोगियों और 450,000 अनुवर्ती रोगियों का इलाज यहां होता है।
अस्पताल के अन्य 11 विभाग सिर और गर्दन के कैंसर विभाग की तरह ही लगातार काम करते हैं और 11 ओपीडी हमेशा भरे रहते हैं। सर्जरी के लिए मरीजों को अपनी बारी के लिए एक महीने तक इंतजार करना पड़ता है, जिसके दौरान उनकी बीमारी बढ़ती है और उनकी लागत बढ़ जाती है।
लागत का दवाब अस्पताल के बाहर फुटपाथ पर रहने वाले रोगियों के रूप में प्रकट होते हैं। इंडियास्पेंड द्वारा किए गए सर्वेक्षण में शामिल 51 स्ट्रीट-रेडियोलेंट मरीजों में से प्रत्येक ने औसत तीन महीने बिताए हैं। बिहार से 41 फीसदी और उत्तर प्रदेश से 17 फीसदी मरीजों के साथ अधिकांश मरीजों ने इलाज के लिए लंबी यात्राएं तय की हैं। 10 में से 8 मरीज दिहाड़ी मजदूर थे, 44 फीसदी बेरोजगार थे और 92 फीसदी सातवीं या कम कक्षा तक पढ़े थे।
उन सबमें एक आम बात यह थी कि वे अन्य सरकारी या निजी अस्पतालों के चक्कर लगाने के बाद उनकी यात्रा टाटा मेमोरियल के बाहर फुटपाथ पर समाप्त हुई थी, हालांकि कुछ लोग चिकित्सकों या डॉक्टरों की सलाह के बाद आए थे।
सभी जिला अस्पताल कैंसर की देखभाल प्रदान करते हैं, तो फिर परेल में इतनी भीड़ क्यों?
आदर्श परिदृश्य में, टाटा मेमोरियल अस्पताल जैसे केंद्रों में मरीजों की भीड़ नहीं होनी चाहिए, क्योंकि भारत में सभी जिला अस्पतालों में कुछ प्रकार की कीमोथेरेपी और सर्जरी की सुविधा होती है और देश भर के 14,379 सरकारी मेडिकल कॉलेजों में रेडियो धर्मी पदार्थ की सहायता से इलाज की सुविधाएं उपलब्ध हैं। भारत में एक राष्ट्रीय कैंसर नियंत्रण कार्यक्रम चालू है, जिसमें 27 क्षेत्रीय कैंसर केंद्र और 300 अन्य मल्टीस्पेशियल अस्पताल हैं, जो कैंसर का इलाज करते हैं। हरियाणा के झज्जर में स्थित राष्ट्रीय कैंसर संस्थान का बजट वर्ष 2017 में 2,035 करोड़ रुपए रहा है। यह किसी भी अन्य संस्थान के बजट से ज्यादा है।
मरीजों के साथ किए गए हमारे बातचीत से पता चला कि टाटा मेमोरियल में मरीजों की भीड़ का कारण स्पष्ट रूप से भरोसा और आशा है। टाटा मेमोरियल के निदेशक अनिल डी क्रूज इंडियास्पेंड से बात करते हुए कहते हैं- “यह वर्तमान स्वास्थ्य देखभाल वितरण प्रणाली का एक प्रतिबिंब भी है।” डी क्रूज़ आगे बताते हैं, “हमें वास्तव में एक उत्तम स्वास्थ्य सेवा वितरण प्रणाली की जरुरत है। उदाहरण के लिए, कैंसर के अन्य लक्षण जैसे कि हृदय रोगों या मधुमेह जैसे अन्य रोगों के समान लक्षण होते हैं और पहले से ही माध्यमिक स्वास्थ्य देखभाल केंद्रों में निदान किया जाना चाहिए।”उन्होंने यह स्पष्ट करते हुए बताया कि उनके विभाग ने एक तिहाई मामले क्षेत्रीय कैंसर केंद्रों के पास क्यों वापस भेज दिया है? वे कहते हैं कि केवल ऐसे मामलों में जिनके लिए विशेष उपचार की आवश्यकता होती है, आदर्श रूप से वे मामले तृतीयक देखभाल केंद्रों जैसे टाटा मेमोरियल जैसे अस्पताल में आने चाहिए।
फिर भी, आधी सदी पुरानी राष्ट्रीय कैंसर कार्यक्रम के बावजूद, टाटा मेमोरियल अस्पताल रोगियों के लिए पहला और अंतिम पड़ाव है।
कैंसर देखभाल को बदलने की कोशिश
राष्ट्रीय कैंसर नियंत्रण कार्यक्रम भले ही कई दशक पुराना हो, लेकिन 68 फीसदी भारतीय कैंसर रोगी रोग निदान के पांच साल पहले ही मर जाते हैं। इसके विपरीत, उत्तर अमेरिका और यूरोप में 60 फीसदी कैंसर के रोगी निदान के पांच साल से ज्यादा जीवित रहते हैं।
ग्रामीण इलाकों में जीवित रहने में असमानता अधिक स्पष्ट है, यही कारण है कि ग्रामीण इलाकों में कैंसर की घटनाएं शहरी क्षेत्रों की तुलना में आधी होने के बावजूद मृत्यु दर शहरी और ग्रामीण दोनों क्षेत्रों में समान हैं, इससे यह संकेत मिलता है कि ग्रामीण इलाकों में मरीजों को मरने का अधिक खतरा होता है।
भारत में पर्याप्त कैंसर विशेषज्ञ नहीं हैं, जो उपलब्ध हैं, वे आठ महानगरों में केंद्रित हैं । जब 1975 में राष्ट्रीय कैंसर कार्यक्रम शुरू किया गया था, तो यह बुनियादी सुविधाओं के साथ तृतीयक कैंसर संस्थानों को सक्षम करने पर केंद्रित था। 1984 से, कैंसर की रोकथाम और फौरन पता लगाने के लिए फोकस बदल गया, बाद में जिला कैंसर-देखभाल केंद्र विकसित करने की ओर बढ़ा।
1984 में इंडियन काउंसिल ऑफ मेडिकल रिसर्च द्वारा कैंसर की घटनाओं और पैटर्नों को दर्ज करने के लिए 21 जनसंख्या आधारित रजिस्ट्रीज़ से डेटा का उपयोग करते हुए एक राष्ट्रीय कैंसर रजिस्ट्री की स्थापना की गई थी, जो एक अच्छी तरह से परिभाषित आबादी में होने वाली कैंसर के सभी नए मामलों पर डेटा एकत्र करते हैं।
कैंसर, 2010 में लॉन्च किए गए कैंसर, मधुमेह, हृदय रोगों और स्ट्रोक (एनपीसीसीसीएस) की रोकथाम और नियंत्रण के लिए राष्ट्रीय कार्यक्रम का हिस्सा है और 36 राज्यों और केंद्र शासित प्रदेशों में जिला स्तर के हस्तक्षेप के साथ राष्ट्रीय स्वास्थ्य मिशन (एनएचएम) के अंतर्गत कार्यान्वित किया जा रहा है।
लंबे समय तक, कैंसर की देखभाल एक वर्गीकृत प्रयास था, जो कि उपचार और तृतीयक देखभाल पर ध्यान केंद्रित कर रहा था और स्क्रीनिंग, जल्दी पहचान या प्राथमिक देखभाल में रोकथाम की अनदेखी कर रहा था। ऐसा प्रतीत हो रहा है कि फोकस बदल रहा है, जैसा कि सरकार इससे पहले की तुलना में और अधिक करने की कोशिश कर रही है।
कैंसर को स्वास्थ्य में प्राथमिकता दी गई है, लेकिन राशि भी मिलनी चाहिए!
राष्ट्रीय कैंसर कार्यक्रम में अब स्वास्थ्य प्रचार गतिविधियों, अवसरवादी स्क्रीनिंग शामिल है और गैर संचारी रोगों (एनसीडी) को नियंत्रित करने के प्रयास के रूप में मुंह, गर्दन और स्तन कैंसर शामिल हैं।जून 2017 तक, 419 जिला एनसीडी क्लिनिक और 2,116 सीएचसी एनसीडी क्लिनिक स्थापित किए गए थे। ऑपरेटिंग दिशानिर्देश तैयार और प्रकाशित किए गए हैं, कैंसर की जांच जल्द ही भारत के सभी जिलों में शुरू हो सकती है।
हर कोई इस दृष्टिकोण से सहमत नहीं है।
ग्लोबल बोर्डेन डिसीज प्रोजेक्ट का हिस्सा रहे और दिल्ली के पब्लिक हेल्थ फाउंडेशन ऑफ इंडिया (पीएचएफआई) में एक कैंसर इंटरेस्ट समूह के सह-अध्यक्ष सुभोजित डे कहते हैं, “भारत में एनआरएचएम (राष्ट्रीय ग्रामीण स्वास्थ्य मिशन) हैंगओवर है। ”
अब तक मातृ एवं बाल स्वास्थ्य और संचारी रोग भारत की प्राथमिकता रहे हैं। तथ्य यह है कि 2009 में एनपीसीडीसीएस में कैंसर जोड़ा गया था।एक साल बाद दिशानिर्देश जारी किए गए थे, जो यह संकेत देता है कि कैंसर को प्राथमिकता दी गई है।
हालांकि, 2014 में भारत में 60 फीसदी मौतों के लिए गैर-संचारी रोग जिम्मेदार थे, लेकिन उन्हें 2017-18 के स्वास्थ्य बजट (47,352 करोड़ रुपए) में 2.65 फीसदी (1,255 करोड़ रुपए) से अधिक नहीं मिला। बजट का 44 फीसदी एनआरएचएम के पास गया है।
कुछ विशेषज्ञों का तर्क है कि अन्य गैर-संचारी रोगों के साथ कैंसर को जोड़ना एक अच्छा विचार नहीं हो सकता है, क्योंकि कैंसर का इलाज अधिक जटिल और महंगा है और मधुमेह या उच्च रक्तचाप की जांच की तुलना में कैंसर के लिए ज्यादा जांच की आवश्यकता होती है।
‘पीएचएफआई सेंटर फॉर क्रोनिक कंडीशंस एंड इंजरीज’ में एसोसिएट प्रोफेसर और एपिडेमिओलोजिस्ट प्रीत ढिल्लन कहते हैं, “दो दर्जन से अधिक प्रकार के कैंसर हैं, जिनके लिए प्राथमिक उपचार के चरण में विशेषज्ञों की जरूरत है। ”
हालांकि, ढिल्लन कहती हैं, “राष्ट्रीय कार्यक्रम के एक हिस्से के रूप में कैंसर की जांच एक अच्छी शुरुआत है, जो कैंसर की प्राथमिकता का संकेत देती है। लेकिन अब भी कैंसर की नीति के बारे में कई सवाल हैं फिर भी इसमें कोई शक नहीं कि हम पहले की तुलना में आगे आए हैं।"
भारत सरकार अतिरिक्त 20 राज्य कैंसर संस्थानों और 50 तृतीयक देखभाल कैंसर केंद्रों की भी योजना बना रही है। आल इंडिया इंस्टीट्यूट ऑफ मेडिकल साइंसेज में रेडियोथेरेपी के प्रमुख जी. के. रथ ने कहते हैं, "हरियाणा के झज्जर में राष्ट्रीय कैंसर संस्थान अगस्त 2018 तक खुलेगा, और 2,035 करोड़ रुपये के बजट के साथ भारत का सबसे अच्छा वित्त पोषित सार्वजनिक कैंसर केंद्र होगा।"
कैंसर से अधिकांश मौत भारतीय मरीजों का बीमारी के एक उन्नत चरण में पहचान होने के कारण होती है। रथ कहते हैं कि सरकारी संस्थानों में बेहतर स्क्रीनिंग और जागरूकता और मजबूत कैंसर के उपचार के साथ इन मौतों को रोका जा सकता है।
नेशनल कैंसर ग्रिड से कैंसर उपचार को नई दिशा
भारत में कैंसर देखभाल मानक प्रोटोकॉल का पालन नहीं करती है, इसलिए 2012 में स्थापित राष्ट्रीय कैंसर ग्रिड (एनसीजी) एक नई कोशिश है।
ग्रिड कैंसर केंद्रों को निजी और सार्वजनिक ( राष्ट्रव्यापी ) जोड़ने के लिए अपेक्षित हैं, इसलिए वे साक्ष्य-आधारित प्रबंधन दिशानिर्देशों के आधार पर देखभाल के समान मानक का पालन करते हैं और सहयोगी अनुसंधान करते हैं।
वर्तमान में 110 केंद्र, उनमें से 40 फीसदी निजी, एनसीजी का हिस्सा हैं, वे उन के बीच 600,000 मरीजों का इलाज करते हैं, जो भारत के कैंसर के बोझ का 60 फीसदी हैं। दिशा-निर्देश स्थापित करने के अलावा, इन संस्थानों को विशेषज्ञता और सहयोगात्मक अनुसंधान भी एक साथ करते हैं।
पिछले छह महीनों में, पूर्व निर्धारित समय पर, भारत भर में 120 से 150 कैंसर विशेषज्ञ, एनसीजी के मंच पर आते रहे हैं, जिन्हें ‘वर्चुअल ट्यूमर बोर्ड’ कहते हैं- एक वीडियो सम्मेलन के जरिये वे जटिल मामलों पर चर्चा करते हैं।
इससे कैंसर के उपचार को और अधिक किफायती बनाने में मदद मिली है। टाटा मेमोरियल में थोरैसिक सर्जरी के प्रमुख और एनसीजी के समन्वयक, सीएस प्रमेश कहते हैं, " एक तृतीयक देखभाल केंद्र पर खर्च की गई राशि के लावा रोगी कुछ दिनों तक रहने और वापस यात्रा करने में पैसा खर्च करते हैं। रोगियों के रहने के स्थान पर देखभाल का समान स्तर प्रदान करके इसे रोका जा सकता है। "
उच्च लागत कैंसर के रोगियों को धकेलता है गरीबी में
इस श्रृंखला के पहले भाग में, हमने आपको सेना में नौकरी की चाह रखने वाले अरविंद कुमार की कहानी बताई थी । कुमार कैंसर से जूझ रहे हैं। उन्होंने पांच शहरों में छह डॉक्टरों से जांच कराई और अंत में इलाज के लिए 2,200 किमी की यात्रा तय कर के टाटा मेमोरियल के बाहर फुटपाथ पर रह रहे हैं।
कुमार की कहानी वर्तमान स्वास्थ्य सेवा प्रणाली, विशेषकर सरकार द्वारा संचालित प्रणाली की विफलताओं को दर्शाती है।
यह ज्ञात है कि विपत्तिपूर्ण स्वास्थ्य व्यय के कारण 7 फीसदी भारतीय परिवार भयावह गरीबी की ओर जा रहे हैं। विपत्तिपूर्ण स्वास्थ्य व्यय एक परिवार के स्वास्थ्य व्यय के लिए एक आर्थिक शब्द है जब वे परिवार को भुगतान करने की क्षमता 40 फीसदी से अधिक पार कर जाता है।
इस तथ्य के बावजूद कि 25 फीसदी भारतीय या तो राज्य या निजी बीमा द्वारा कवर किए जाते हैं, फिर भी उनका जेब व्यय कम नहीं होता है और स्वास्थ्य संकट के कारण वे आर्थिक तंगी के शिकार हो जाते हैं, जैसा कि एक संस्था ‘ब्रुकिंग्स इंडिया’ द्वारा 2016 के एक विश्लेषण से पता चलता है। भारत में 67 फीसदी से अधिक स्वास्थ्य देखभाल लागतों के लिए ‘आउट-ऑफ-पॉकेट’ खर्च की हिस्सेदारी है, और स्वास्थ्य-बीमा कार्यक्रमों में शामिल नहीं किए गए रोगी व्यय शामिल हैं।
वर्तमान में, जैसा कि हमने कहा, भारत में अधिकांश कैंसर रोगी, निदान के पांच साल के भीतर मौत का शिकार हो जाते हैं। रिसर्च से पता चलता है कि बीमारियों से गरीब रोगियों की अधिक जीवित रहने की संभावना कम है और उपचार के बाद, रोगियों के लिए कोई सामाजिक सुरक्षा नहीं होती है।
जो लोग जीवित रहते हैं, इलाज के बाद काम करने में सक्षम नहीं हो सकते हैं, और उनके परिवारों ने उनकी दवाओं पर अधिक पैसा खर्च करना जारी रखा है। इस श्रृंखला के दूसरे भाग में, हमने मरीज और उसके परिचर्या के लिए आम तौर पर एक रिश्तेदार के लिए, आय में 55,000 रुपए की हानि की गणना की है।
हालांकि यह अधिक महंगा है और विपत्तिपूर्ण व्यय का कारण बनता है, निजी क्षेत्र के लिए सभी आउट पेशेंट यात्राओं में से 78 फीसदी की हिस्सेदारी है और 60 फीसदी कैंसर मरीज के लिए रहता है।
पीएचएफआई के डे कहते हैं, “उच्च लागत के बावजूद रोगियों की निजी संस्थानों की तलाश का कारण गुणवत्ता है। निजी संस्थानों में देखभाल की गुणवत्ता सरकार की तुलना में काफी बेहतर है।”
सरकारी स्वास्थ्य देखभाल योजनाओं का कम इस्तेमाल
सरकार गरीबी रेखा से नीचे रहने वाले रोगियों को गंभीर बीमारियों के लिए विभिन्न प्रकार की वित्तीय सहायता प्रदान करती है।
राष्ट्रीय स्वास्थ्य निधि (आरएएन या नेशनल हेल्थ फंड) बीपीएल रोगियों को 200,000 रुपये तक के किसी भी सुपर-स्पेशलिटी अस्पताल में इलाज की अनुमति देता है।
स्वास्थ्य मंत्री कैंसर रोगी निधि (एचएमसीपीएफ) 100 करोड़ रूपए का फिक्स्ड डिपॉजिट के रूप में उपयोग करता है; बीपीएल रोगियों को वित्तीय सहायता प्रदान करने के लिए ब्याज का उपयोग किया जाता है।
राज्य बीमारी सहायता फंड (एसआईएएफ), जहां 50 फीसदी धनराशि राज्य और केंद्र द्वारा समान रूप से प्रदान की जाती है; चयनित बीपीएल रोगियों को 150,000 रुपए मिल सकते हैं।
स्वास्थ्य मंत्री के विवेकाधीन अनुदान (एचएमडीजी), जो सालाना 125,000 रुपए से कम कमाने वाले मरीजों को समान राशि की सहायता के लिए हैं।
कैंसर वित्त योजनाएं और निधियों का उपयोग: स्वास्थ्य मंत्री के विवेकाधीन अनुदान (एचएमडीजी)
Source: Lok Sabha
पुडुचेरी के अलावा, किसी राज्य ने एसआईएएफ का इस्तेमाल नहीं किया है। 2016-17 में, कर्नाटक, गुजरात, ओडिशा, आंध्र प्रदेश और आठ अन्य राज्यों द्वारा एचएमसीपीएफ का इस्तेमाल नहीं किया गया था। बिहार और उत्तर प्रदेश में आरएएन फंड का 45 फीसदी इस्तेमाल हुआ, जबकि महाराष्ट्र, कर्नाटक, छत्तीसगढ़ जैसे राज्यों ने कोई भी उपयोग नहीं किया।
चूंकि सरकार के मौजूदा कार्यक्रमों में कमी आती है, और कैंसर-देखभाल नेटवर्क विस्तार की प्रतीक्षा कर रही है। ऐसा प्रतीत होता है कि गरीब मरीजों के लिए टाटा मेमोरियल के बाहर फुटपाथ तक की लंबी यात्रा जारी रहेगी।
तीन रिपोर्टों की श्रृंखला का यह अंतिम भाग है। । पहला और दूसरा भाग आप यहां और यहां पढ़ सकते हैं।
(यदवार प्रमुख संवाददाता हैं और इंडियास्पेंड के साथ जुड़ी हैं।)
यह लेख मूलत: अंग्रेजी में 06 सितंबर 2017 को indiaspend.com पर प्रकाशित हुआ है।
हम फीडबैक का स्वागत करते हैं। हमसे respond@indiaspend.org पर संपर्क किया जा सकता है। हम भाषा और व्याकरण के लिए प्रतिक्रियाओं को संपादित करने का अधिकार रखते हैं।
__________________________________________________________________
"क्या आपको यह लेख पसंद आया ?" Indiaspend.com एक गैर लाभकारी संस्था है, और हम अपने इस जनहित पत्रकारिता प्रयासों की सफलता के लिए आप जैसे पाठकों पर निर्भर करते हैं। कृपया अपना अनुदान दें :