बाढ के बाद स्वास्थ्य संकट पर केरल की सफलता

जैस्मीन पॉलफिन (बाएं) और साजिता (एकदम से दाएं) जैसे स्वयंसेवकों ने कुएं में क्लोरिन डालने में मदद की और घर-घर जाकर आस-पास के लोगों को डॉक्ससीसीलाइन टैबलेट लेने के बारे में जानकारी दी। रीथाम्मा सीए एक जूनियर स्वास्थ्य निरीक्षक हैं।(बीच में)
तिरुवनंतपुरम, पठानमथिट्टा, एर्नाकुलम, आलप्पुजा (केरल): 15 अगस्त, 2018 को लगभग 2.30 बजे, पठानमथिट्टा जिले के राष्ट्रीय स्वास्थ्य मिशन के कार्यक्रम प्रबंधक एबी सुशान को स्थानीय प्रशासन से एसओएस कॉल मिला। बाढ़ का पानी रन्नी शहर में तालुक अस्पताल में प्रवेश कर चुका था और इतनी तेजी से बढ़ रहा था कि रोगियों के लिए खतरनाक स्थिति बन गई थी। अस्पताल में तीन गर्भवती महिलाएं प्रसव के लिए आई थी, जहां 25 बिस्तर पर मरीज मौजूद थे। पठानमथिट्टा बाढ़ से सबसे बुरे रूप से प्रभावित जिलों में से एक था। अगस्त 2018 में केरल में आई बाढ़ ने कई इलाकों को तबाह कर दिया था, जिसमें अनुमानित रूप से 5 मिलियन लोग विस्थापित हुए थे।
सुशान को तीन महिलाओं की तत्काल निकासी और पठानमथिट्टा जनरल अस्पताल में उनके स्थानांतरण की व्यवस्था करनी थी। उन्होंने कहा, "सौभाग्य से हम एम्बुलेंस बुला सकने में सक्षम थे।" पानी के आगे बढ़ने के मामले में अन्य रोगियों को निकालने के लिए एक आकस्मिक योजना तैयार की गई थी।
केरल में राज्य स्वास्थ्य प्राधिकरणों द्वारा त्वरित योजना और कार्रवाई के कारण कई चिकित्सा संकट टले। इस पैमाने पर बाढ़ से आमतौर कोलेरा, लेप्टोस्पायरोसिस (चूहा बुखार), हेपेटाइटिस ए, और मलेरिया महामारी की तरह फैलता है। उदाहरण के लिए, पश्चिम बंगाल में मालदा जिले में जुलाई 1998 की बाढ़ से कोलेरा महामारी फैली। दस्त के प्रकोप से 276 लोग मर गए थे। इसके अलावा, केरल को बाढ़ के बाद एक और संभावित स्वास्थ्य संकट का सामना करना पड़ा। इसमें भारत में उच्चतम संख्या (5 मिलियन) मधुमेह और उच्च रक्तचाप के रोगी हैं। कई पुराने रोगी दवाओं की महत्वपूर्ण खुराक तक पहुंच के बिना बेघर हो गए थे। गैर संक्रमणीय बीमारियों (एनसीडी) ने केरल में गुर्दे की बीमारियों में भी वृद्धि की है। एक वर्ष में राज्य में लगभग 100,000 डायलिस आयोजित किए जाते हैं और पिछले पांच वर्षों में डायलिसिस केंद्रों की संख्या छह गुना बढ़ी है, जैसा कि मातृभूमी अखबार ने 29 अप्रैल, 2018 की रिपोर्ट में बताया है। केरल अपनी मजबूत स्वास्थ्य सेवा प्रणाली के लिए जाना जाता है। यहां मातृ मृत्यु दर प्रति 100,000 जीवित जन्मों पर 61 मौतों (भारत औसत 167 है) और नवजात मृत्यु दर प्रति 1,000 जीवित जन्मों में 6 मौतें हैं। लेकिन बाढ़ ने इसके स्वास्थ्य बुनियादी ढांचे पर 325 करोड़ रुपये का नुकसान पहुंचाया है।
तो राज्य ने कैसे सामना किया? हमने पाया कि राज्य और जिला स्तर पर बीमारी और चिकित्सा मुद्दों की योजनाबद्ध निगरानी और निरिक्षण ने मौतों को कम करने और आने वाले संकट को कम करने में मदद की है। दृढ़ संकल्प के साथ स्वयंसेवकों ने इस प्रयास में महत्वपूर्ण भूमिका निभाई।
स्वास्थ्य और परिवार कल्याण के अतिरिक्त मुख्य सचिव और निपाह प्रकोप को रोकने में बेहतरीन काम करने वाले अधिकारी राजीव सदानंदन ने बताया, "आपदा का स्तर अभूतपूर्व था। निपाह के साथ हम एक ऐसे वायरस को संभालने वाले थे, जिन्हें हम नहीं जानते थे, जो हमारे लिए तनावपूर्ण था। यहां , हमारे पास सिर्फ उम्मीद थी, जिससे हमें आगे रहने में मदद मिली, हालांकि यह काम कठिन था।"
दवाइयों को उपलब्ध कराने और रसद का समन्वय करने के लिए राज्य ने राजधानी शहर तिरुवनंतपुरम में एक नियंत्रण कक्ष की स्थापना की। स्वच्छ पानी तक पहुंच प्रदान करके और शिविरों में लगातार निगरानी करके स्वास्थ्य स्वयंसेवकों को यह सुनिश्चित करना था कि गैर संक्रमणीय बीमारियों वाले लोगों को भी दवाएं और देखभाल मिले।
केरल में लेप्टोस्पायरोसिस, डेंगू और कोलेरा के कारण मामले और मौत, 2016-2018
Source: Directorate of Health Services (here, here, and here)
Note: Data for 2018 is as of September 2018
इस लेख में हम जांच करंगे कि कैसे राज्य एक प्रमुख स्वास्थ्य संकट को रोकने में कामयाब रहा, हालांकि इसके 14 जिलों में से आठ ' बहुत ज्यादा प्रभावित' श्रेणी थे।
यह समझने के लिए कि कैसे राज्य स्वास्थ्य संकट को रोकने में कामयाब रहा इंडियास्पेन्ड चार जिलों,( तीन - पठानमथिट्टा, एर्नाकुलम और आलप्पुजा की यात्रा की ) जिनमें से एक डीएचएस रिपोर्ट द्वारा 'अत्यधिक प्रभावित जिलों' के रूप में वर्गीकृत किया गया है।
दैनिक निगरानी और निरीक्षण
10 सितंबर, 2018 को तिरुवनंतपुरम में स्वास्थ्य सेवाओं के निदेशालय में दोपहर के भोजन के बाद का समय था। एक राष्ट्रव्यापी हड़ताल के कारण इमारल खाली थी। लेकिन पहली मंजिल पर, 60 से अधिक लोगों की एक टीम, जिसमें ज्यादातर डॉक्टर थे, कड़ी मेहनत कर रहे थे। वे 18 अगस्त, 2018 को स्थापित 24x7 आपदा नियंत्रण कक्ष में बाढ़ की निगरानी और निरीक्षण कर रहे थे।

तिरुवनंतपुरम में डीएचएस कार्यालय में स्वास्थ्य विभाग में नोडल अधिकारी, स्वास्थ्य मंत्री और वरिष्ठ अधिकारी एक समीक्षा बैठक में।
नियंत्रण कक्ष में, डॉक्टरों को सार्वजनिक स्वास्थ्य, दवाओं और रसद, क्षति मूल्यांकन, मानव संसाधन प्रबंधन, दस्तावेज़ीकरण, मीडिया निगरानी आदि से निपटने वाली 10 टीमों के लिए नोडल अधिकारी नियुक्त किया गया था।
स्वास्थ्य सेवाओं के निदेशक सरिता आरएल बताती हैं, "टीम के लोग सुबह के वक्त योजना बनाने के लिए मिलते हैं और फिर शाम को समीक्षा और मूल्यांकन करने के लिए मिलते हैं। शाम को समीक्षा बैठक में आमतौर पर स्वास्थ्य मंत्री और स्वास्थ्य सचिव होते हैं, जो दैनिक रिपोर्ट का मूल्यांकन करते हैं।"
शुरुआती चरण के दौरान, यह अनिवार्य था कि दवा, चिकित्सा सहायता और स्वच्छ पानी शिविरों और प्रभावित घरों पर आवश्यकता के अनुसार पहुंचे। दवा और रसद प्रबंधन और मानव संसाधन टीमों ने यह सुनिश्चित किया कि विभिन्न क्षेत्रों में डॉक्टरों और स्वयंसेवकों को प्रासंगिक स्थानों पर भेजा जाए। स्थानीय इनपुट और रिपोर्ट के आधार पर जिला स्तर पर दवाइयों और उपभोग्य सामग्रियों का स्टॉक रखा गया था।

स्वास्थ्य और परिवार कल्याण के अतिरिक्त मुख्य सचिव राजीव सदानंदन ने कहा कि निपाह के साथ हम एक ऐसे वायरस को संभालने वाले थे, जिन्हें हम नहीं जानते थे, जो हमारे लिए तनावपूर्ण था। हमारे पास सिर्फ उम्मीद थी, जिससे हमें आगे रहने में मदद मिली
एर्नाकुलम में, जिला स्वास्थ्य सेवाओं ने एक कॉल सेंटर सहित पांच डेस्क के साथ एक नियंत्रण कक्ष स्थापित किया। (प्रारंभ में, कॉल सेंटर को कोल्लम से संचालित किया गया था, जो बाढ़ से प्रभावित नहीं था।) नियंत्रण कक्ष के लिए एक नोडल अधिकारी आशा विजयन ने कहा, "स्क्रीनिंग के बाद तात्कालिकता के आधार पर कॉल रंग-कोडित होंगे और स्वयंसेवक डॉक्टरों ने कॉल में भाग लिया।"
22 अगस्त, 2018 को पांच दिनों में, हेल्पलाइन को 4,266 कॉल प्राप्त हुए जिनमें से 72 फीसदी से अधिक को सफलतापूर्वक संबोधित किया गया, जैसा कि इंडियास्पेंड को प्राप्त एक रिपोर्ट में उल्लेख किया गया है।
टीम को 3,411 व्हाट्सएप संदेश भी मिले। सदानंदन ने कहा, "यह आपदा व्हाट्सएप-प्रबंधित थी।" उन्होंने कहा कि देश भर से इतने सारे अधिकारी स्वयंसेवा कर मदद कर रहे थे कि लोगों को व्हाट्सएप समूह से बाहर निकलने के लिए कहा गया, क्योंकि अत्यधिक भीड़ हो रही थी।
इसके अलावा, तमिलनाडु के डॉक्टरों की एक टीम ने 2015 चेन्नई बाढ़ के अपने अनुभव के आधार पर तकनीकी सहायता प्रदान की।
लेप्टोस्पायरोसिस प्रकोप का डर
स्वास्थ्य मिशन के एजेंडे पर लेप्टोस्पायरोसिस या किसी अन्य पानी से उत्पन्न बीमारी का प्रकोप रोकना बहुत महत्वपूर्ण था। ऐसा इसलिए था, क्योंकि विस्थापित लोग संक्रमित पानी के संपर्क में आ सकते थे। बाढ़ से लेप्टोस्पायरोसिस का प्रसार हो सकता है क्योंकि उन रोगियों के मूत्र में बड़ी मात्रा में लेप्टोस्पायर (बैक्टीरिया) बहती हैं जो रोग का कारण बनती हैं, जैसा कि विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) दिशानिर्देश में बताया गया है। निकारागुआ (1995), क्रास्नोडार क्षेत्र, रूसी संघ (1997), सांता फे, यूएसए (1998), उड़ीसा, भारत (1999) और थाईलैंड (2000) में ब्राजील (1983, 1988 और 1996) में लेप्टोस्पायरोसिस के प्रकोप हुए थे। )। डीएचएस वेबसाइट में उपलब्ध अस्थायी डेटा के अनुसार, अगस्त और सितंबर 2018 के बीच, केरल ने लेप्टोस्पायरोसिस के 1,084 मामलों की रिपोर्ट की, जिनमें से 39 घातक साबित हुए, और डेंगू के 568 मामले सूचित किए गए, जिनमें दो की मौत हो गई। लेकिन संकट नियंत्रण से बाहर नहीं था।
एर्नाकुलम में, लगभग 2.3 मिलियन 100 मिलीग्राम डॉक्ससीसीलाइन टैबलेट ( जो लेप्टोस्पिरोसिस को रोकता है ) बाढ़ पीड़ितों और सफाई करने वाले स्वयंसेवकों को दिया गया था, जैसा कि डब्ल्यूएचओ इंडिया के साथ चिकित्सा सलाहकार शिबू बालकृष्णन ने बताया है। उन्होंने कहा कि लेप्टोस्पायरोसिस के खिलाफ यह शायद दुनिया में सबसे बड़ा अभियान रहा। चिकित्सा और गैर-चिकित्सा कर्मचारियों समेत दस टीमों को जिले में विशेष रूप से रन्नी के आसपास चित्तार और सीथथोड समेत अत्यधिक प्रभावित क्षेत्रों में सौंपा गया था। रन्नी तालुक अस्पताल में एक जूनियर हेल्थ इंस्पेक्टर (जेएचआई) अनिल कुमार ने कहा, "हम सुबह और दोपहर शिविरों में जाते रहे, जिससे लोगों को डॉक्सिसीलाइन टैबलेट उपलब्ध कराए जा सकें। हम लगातार उन समुदाय के सदस्यों के संपर्क में थे, जिन्हें हमारी जरूरत थी।"
तालुक अस्पताल का दौरा करने वाले मरीजों को डॉक्ससीसीलाइन गोलियों की आपूर्ति की गई थी और अगर वे पानी के संपर्क में थे तो तुरंत इसे उपभोग करने का निर्देश दिया गया था। रन्नी में वैशाख वीआर ने कहा, "हम चिंतित थे कि जो लोग अपने घरों को साफ करने के लिए घर लौट रहे थे, वे संक्रमित हो सकते हैं। हमने इंतजार नहीं किया। उन्हें गोलियां दीं।"

वैशाख वीआर और अनिल कुमार, समेत जूनियर हेल्थ इंस्पेक्टर समेत रानी तालुक अस्पताल में स्वास्थ्य टीम, जो डॉक्ससीसीलाइन टैबलेट और अन्य चिकित्सा आवश्यकताओं को सुनिश्चित करने के लिए शिविर में गई थी।
डब्ल्यूएचओ इंडिया के मेडिकल सलाहकार शिबू बालकृष्णन ने कहा, "जब तक मैं 21 अगस्त को एर्नाकुलम में शामिल हुआ था, तब तक सिस्टम से इस चुनौती को अच्छी तरह से संभाला गया था, विशेष रूप से यह सुनिश्चित किया गया था कि लोगों को पीने का पानी और डॉक्सिसीलाइन की गोलियां आसानी से उपलब्ध हो जाएं।"
स्वयंसेवक नेटवर्क का उपयोग
स्वयंसेवकों ने लेप्टोस्पायरोसिस प्रकोप को रोकने में महत्वपूर्ण भूमिका निभाई। जैस्मीन पॉलफिन और साजिता, राज्य गरीबी उन्मूलन कार्यक्रम, कुडुम्बश्री के सदस्य हैं, जिसने राहत और पुनर्वास कार्यों में बड़ी भूमिका निभाई है। दोनों एर्नाकुलम में गोथुरुथ में काम करते हैं और जिले में तैयार एक आपदा निगरानी कार्यक्रम, श्रद्धा का हिस्सा हैं।
कार्यक्रम के तहत, एक स्वयंसेवक को लेप्टोस्पायरोसिस और उसके उपचार के मामलों की निगरानी के लिए लगभग 40 घरों को सौंपा जाता है। पॉलफिन ने कहा, "हम यह सुनिश्चित करने के लिए घरों का दौरा कर रहे हैं कि कुएं का पानी क्लोरीनयुक्त हैं या नहीं? लोगों को चूहे के बुखार पर जानकारी प्रदान करते हैं और डॉक्ससीसीलाइन उपलब्धता और खपत के बारे में पूछते हैं।"
प्रक्रिया को दोहराने के लिए स्वयंसेवक तीन दिनों के बाद फिर से उन्हीं घरों में गए थे। गोथरूथु में प्राथमिक स्वास्थ्य क्लिनिक (पीएचसी) के मेडिकल ऑफिसर मांजू केएस ने कहा, "अगर हमें किसी क्षेत्र में लगातार बुखार की सूचना मिलती है, तो हम घरों पर तत्परता से ध्यान केंद्रित करते हैं।"
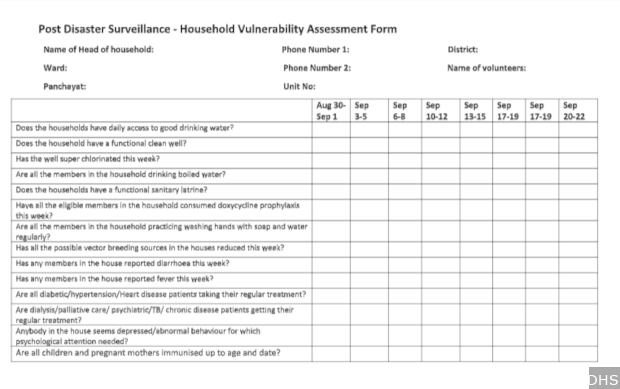
स्वास्थ्य महामारी से बचने के लिए स्वास्थ्य स्वयंसेवकों के लिए चेकलिस्ट बनाई गई थी।
पीएचसी के जूनियर हेल्थ इंस्पेक्टर रेथाम्मा सीए ने कहा, "प्रारंभिक चरण में, स्वयंसेवकों को ढूंढना मुश्किल था, क्योंकि हर कोई प्रभावित था। लेकिन प्रत्येक घर जाने के लिए 5 रुपये का प्रोत्साहन राशि सहायक बना।"
लेकिन केरल के लिए संक्रमणीय बीमारियां ही एकमात्र चुनौती नहीं थीं।
मधुमेह के लिए इंसुलिन, दवाएं और डायलिसिस सुनिश्चित करना
बाढ़ के दौरान पठानमथिट्टा में इंसुलिन थेरेपी पर मधुमेह को सामना करना पड़ रहा था। शीत भंडारण प्रणाली नष्ट हो गई थी, क्योंकि बिजली की आपूर्ति बाधित हुई थी। इंसुलिन को तापमान नियंत्रित वातावरण में होना चाहिए । शिविरों में पहचाने गए मरीजों को चिकित्सा अधिकारियों द्वारा मौखिक हाइपोग्लाइसेमिक दवाएं दी गई थीं। "हालांकि यह गंभीर रूप से मधुमेह वाले मरीजों के लिए सबसे प्रभावी नहीं है, लेकिन उस परिस्थितियों में हमें इसे चुनना पड़ा," सुशान बताते हैं।
डायलिसिस पावर ब्रेकडाउन द्वारा अपंग रोगी देखभाल का एक और महत्वपूर्ण क्षेत्र था। जिला, जूनियर पब्लिक हेल्थ इंस्पेक्टर (जेपीएचआई), आशा श्रमिकों और स्वास्थ्य स्वयंसेवकों जैसे कर्मचारियों द्वारा शिविरों में मरीजों की पहचान की गई। दो अस्पतालों में कुल 18 डायलिसिस मशीनों के साथ, रोगियों का इलाज छह घंटे के तीन शिफ्टों में किया जाता था। डायलिसिस के लिए आवश्यक शुद्ध पानी अधिकारियों ने रिवर्स ऑस्मोसिस उपकरण से सुनिश्चित किया।
राज्य स्वास्थ्य विभाग द्वारा प्रदान किए गए दिशानिर्देशों के आधार पर उन दवाइयों के लिए उपचार शुरू किया गया था, जिनकी दवा बाधित हुई थी। एर्नाकुलम में, प्रशामक देखभाल नर्सों ने उच्च रक्तचाप, गुर्दे की बीमारियों और मधुमेह जैसे एनसीडी वाले लोगों की पहचान करने में मदद की।
तकनीक का सहारा
आलप्पुजा में कुट्टानाद भारत की सबसे ऊंचाई पर स्थित है। पानी से उत्पन्न बीमारियों के लिए सबसे संवेदनशील है। वेलियानाडु के ब्लॉक मेडिकल ऑफिसर अनिल कुमार ने कहा, "हमने पहले मोबाइल फोन पर कोबो एप्लिकेशन (फील्ड डेटा कलेक्शन टूल) का उपयोग किया था, जिससे संक्रमणीय बीमारियों की जांच हो सके। यह भू-टैगिंग और हॉटस्पॉट की पहचान करके घरों का पता लगाने में हमारी सहायता करता है। हमने इसे बाढ़ निगरानी के लिए भी जारी रखा है। "
उनके पास एक निगरानी तंत्र है, जहां स्वयंसेवकों, जिनमें अधिकतर महिलाएं हैं, पड़ोस में किसी भी स्वास्थ्य समस्या के बारे में स्वास्थ्य कर्मचारियों को सूचित करती हैं।
एर्नाकुलम में, स्वास्थ्य प्रशासन ने कोबो को निजी अस्पतालों से डेटा की रिपोर्ट करने के लिए इस्तेमाल किया। एकीकृत रोग निगरानी कार्यक्रम में अधिकांश डेटा सरकारी अस्पतालों से थे।
बालाकृष्णन ने कहा कि जिला स्वास्थ्य अधिकारियों और निजी अस्पतालों के साथ एक अंतर-विभागीय समन्वय तंत्र की स्थापना की गई। डब्ल्यूएचओ इंडिया के बालकृष्णन ने कहा, "चिकित्सा अधिकारियों को निजी अस्पतालों के साथ संपर्क करने की ज़िम्मेदारी दी गई थी, जिसेस वे संक्रमणीय बीमारियों- विशेष रूप से लेप्टोस्पायरोसिस ऐप का उपयोग कर सकें।"
वे किसी भी संभावित मामले को चुनने के लिए मेडिकल रिकॉर्ड्स और रजिस्टरों का सहारा लेते हैं, और किसी भी संदिग्ध मामलों की रिपोर्टिंग के बारे में निजी चिकित्सकों को संवेदनशील बनाते हैं
( पलियथ विश्लेषक हैं और इंडियास्पेंड के साथ जुड़े हैं। )
यह लेख मूलत: अंग्रेजी में 19 नवंबर, 2018 को indiaspend.com पर प्रकाशित हुआ है।
हम फीडबैक का स्वागत करते हैं। हमसे respond@indiaspend.org पर संपर्क किया जा सकता है। हम भाषा और व्याकरण के लिए प्रतिक्रियाओं को संपादित करने का अधिकार रखते हैं।
"क्या आपको यह लेख पसंद आया ?" Indiaspend.com एक गैर लाभकारी संस्था है, और हम अपने इस जनहित पत्रकारिता प्रयासों की सफलता के लिए आप जैसे पाठकों पर निर्भर करते हैं। कृपया अपना अनुदान दें :



